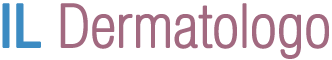Cheratosi attinica
Cheratosi attiniche multiple del capillizio
Cheratosi solare
La cheratosi attinica o cheratosi solare è un tumore superficiale della pelle, che ancora non ha invaso i tessuti profondi. Tuttavia col tempo questa iniziale neoplasia, se non viene adeguatamente curata, può evolvere in una neoplasia maligna più aggressiva e pericolosa: il carcinoma spinocellulare.
Che cos'è la cheratosi attinica o cheratosi solare?
E' causata dall'esposizione cronica e ripetuta ai raggi ultravioletti (RUV), soprattutto del sole.
Si tratta di una patologia molto frequente, in particolare nei soggetti di razza caucasica e pelle chiara (fototipo I e II), che vivono in paesi soleggiati o ad elevate altitudini, che svolgono attività lavorativa all'aperto (contadini, marinai, alpinisti) oppure i cosiddetti "cultori del sole" (generalmente gli ultraquarantenni).
I soggetti affetti da cheratosi attiniche presentano spesso altre manifestazioni legate all'eccessiva esposizione solare: rughe, lentiggini solari e altre neoplasie legate al sole (come il basalioma).
Qual'è la causa della cheratosi attinica?
Le radiazioni solari ripetute attivano un processo di Cancerizzazione che determina l'insorgenza di cheratosi attiniche dopo molti anni, anche quando il soggetto non si espone più al sole, in quanto la pelle mantiene un "effetto memoria".
La Cancerizzazione
L'eccessiva esposizione solare è associata alla formazione di tumori della pelle.
I sintomi della cheratosi attinica
Cheratosi attinica: soggetti a rischio
- La cheratosi attinica è più frequente nei soggetti con carnagione chiara.
I soggetti con fototipo chiaro della pelle (fototipo I e II) hanno una minor protezione naturale della pelle nei confronti del sole, mentre i soggetti con pelle scura (fototipo III-VI) sono naturalmente più protetti.
La cheratosi attinica è più frequente nei soggetti di razza Caucasica, rispetto agli Ispanici, Asiatici e Afroamericani, nei quali la cheratosi attinica è molto poco frequente.
Il fototipo è un sistema di classificazione della pelle basato sulla sua sensibilità al sole.
E' legato al tipo e alla quantità di pigmento melanico presente nella pelle (la melanina), che ne influenza il colore.
<< Leggi l'approfondimento sui fototipi della pelle >>
- La cheratosi attinica è più frequente sulle "Terrazze solari" non protette della pelle:
- cuoio capelluto dei CALVI
- fronte
- dorso naso
- zigomi
- orecchie
- labbro inferiore (cheilite attinica)
- lati del collo
- decolletè
- avambracci
- dorso mani
sono aree del corpo maggiormente esposte ai raggi UV del sole.
- La cheratosi attinica è più frequente negli uomini che nelle donne, per la minor propensione dei maschi a proteggersi dal sole con creme solari e per la frequente calvizie che espone maggiormente la pelle ai raggi del sole.
- La cheratosi attinica è più frequente nei soggetti che lavorano all'aperto (come giardinieri, agricoltori, marinai) o nei soggetti che praticano sport all'aperto (alpinisti, maestri di sci) e che pertanto sono maggiormente esposti ai danni solari.
Come si riconosce la cheratosi attinica
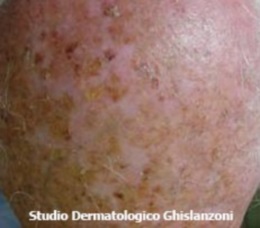
La cheratosi attinica si manifesta come una piccola chiazza eritematosa di 1-2 cm di diametro, che può ispessirsi e pigmentarsi.
Cheratosi attinica.
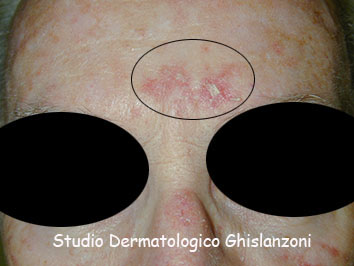
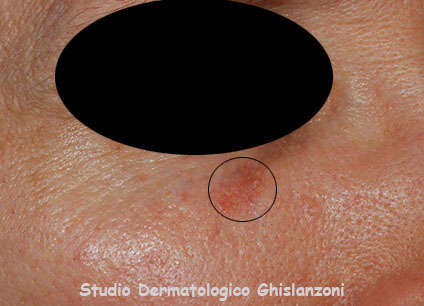
Cheratosi solare.
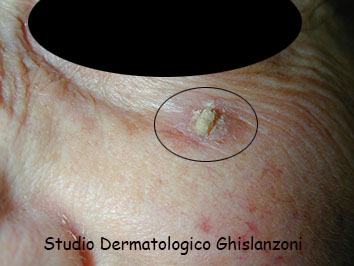
Cheratosi attinica ipercheratosica in evoluzione carcinomatosa.
Le cheratosi attiniche si manifestano prevalentemente negli ultraquarantenni, di fototipo chiaro, in aree fotoesposte, che si sono esposti ai raggi solari nel corso della vita (anche involontariamente nel corso del lavoro all'aperto) e tipicamente anche anni dopo che non si espongono più al sole, in quanto la pelle mantiene un "effetto memoria".
Cheilite attinica
La cheratosi attinica si manifesta prevalentemente nelle aree maggiormente esposte al sole. Il labbro inferiore è una "Terrazza solare" del volto, in quanto molto esposto ai raggi solari. Quando la cheratosi attinica si manifesta alle labbra, viene definita cheilite attinica.
La cheilite attinica si localizza quasi eslusivamente al labbro inferiore, che è maggiormente esposto ai raggi solari rispetto al labbro superiore.
Nella cheilite attinica il rischio di evoluzione in un carcinoma invasivo è più elevato rispetto alle stesse lesioni localizzate in altre sedi.
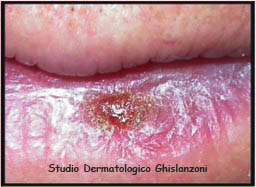 Cheilite attinica
Cheilite attinicaLa diagnosi differenziale
Come viene fatta la diagnosi di cheratosi attinica
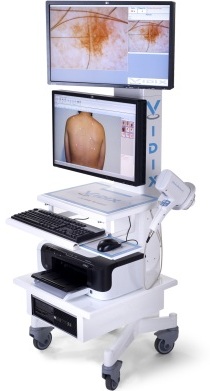
La Biopsia della cheratosi è un atto chirurgico che viene eseguito in anestesia locale e che consente di prelevare un campione della lesione o di asportare definitivamente l'intera lesione, per fare l'analisi istologica.
Come si forma la cheratosi attinica
La cheratosi attinica si manifesta in particolare nelle aree fotoesposte: volto (soprattutto fronte, dorso naso, orecchie, guance), capillizio (soprattutto nei calvi – vedi foto in alto), avambracci e dorso mani.
Nelle fasi iniziali la cheratosi attinica è poco visibile, mentre è apprezzabile al tatto come un'area della pelle a superficie ruvida, che in seguito aumenta gradualmente di dimensioni.
Le conseguenze della cheratosi attinica
La cheratosi attinica nel tempo evolve nel carcinoma spinocellulare, una neoplasia maligna molto aggressiva. Maggiore è il numero di cheratosi attiniche, maggiore è il rischio di evoluzione in carcinoma spinocellulare.
La cheratosi attinica è un campanello d'allarme.
Si sviluppa spesso su cute danneggiata dal sole, quindi deve allertare sul rischio di sviluppare altri tumori legati all'esposizione al sole.
La cura della cheratosi attinica
- col trattamento chirurgico (l'asportazione chirurgica completa consente di eseguire l'esame istologico di conferma, indispensabile in caso di dubbio clinico)
- con la crioterapia con azoto liquido, con la laserterapia ablativa, con la diatermocoagulazione
- con terapie mediche topiche
- Acido salicilico
- Diclofenac 3%
- 5-Fluorouracile 5%
- Imiquimod 5%
- Ingenolo mebutato (non più utilizzato)
- Con la terapia fotodinamica
Le cheratosi attiniche possono essere curate con efficacia.
La prevenzione della cheratosi attiniche
| - limitare l'esposizione solare |
| - evitare le scottature solari |
| - evitare le esposioni al sole nelle ore centrali della giornata |
| - utilizzare sempre schermi solari ad alto fattore protettivo |
| - rinnovare la crema solare nel corso della giornata |
| - utilizzare anche in città tutte le mattine una crema idratante con filtro solare |
| - utilizzare sempre un cappello protettivo in caso di calvizie |
| - autocontrollarsi periodicamente la pelle |
| - eseguire la visita dermatologica ogni anno |
La prevenzione deve essere particolarmente scrupolosa nei soggetti con maggiori fattori di rischio.
Gli effetti del sole sulla pelle
Effetti positivi del sole
- I raggi del sole intervengono positivamente stimolando la sintesi della vitamina D, molto importante per il nostro organismo e soprattutto per le ossa.
- Il sole interviene anche influenzando il benessere della mente, in quanto favorisce il buon umore.
- L'abbronzatura inoltre è ritenuta un elemento di attrazione.
Effetti negativi del sole
- Photoaging o fotoinvecchiamento della pelle (invecchiamento precoce conseguente agli effetti dannosi dei raggi del sole).
- Fotosensibilità (eccessiva reazione della pelle esposta ai raggi solari).
- Dermatite attinica cronica (fotodermatosi immuno-mediata).
- Dermatite fotoallergica da contatto (allergia cutanea provocata dalla luce solare che interagisce con una sostanza chimica applicata sulla pelle).
- Malattie autoimmuni (Lupus eritematoso, Dermatomiosite, Sclerodermia).
- Cancerogenesi (formazione di tumori delle pelle come Cheratosi attiniche, Basaliomi, Spinaliomi, Melanomi).
- Immunodepressione
Effetti positivi dei raggi UV sulla cute
- Psoriasi
- Dermatite seborroica
- Dermatite atopica
- Vitiligine (UVB a banda stretta)
La maggior parte delle radiazioni UV non viene filtrate dalle nuvole, pertanto il danno attinico può svilupparsi anche nelle giornate di tempo brutto.
Le conseguenze dell'esposizione al sole
Come esporsi correttamente al sole
- adattare progressivamente la pelle all'esposizione solare
- evitare bagni di sole eccessivi e troppo prolungati
- evitare l'esposizione solare nelle ore centrali della giornata (11.00-15.00) in cui i raggi solari sono più forti
- sfruttare l'ombra che consente comunque di abbronzarsi in quanto filtra una parte dei raggi solari
- evitare i raggi UV artificiali (solarium), che sono vietati sotto i 18 anni
- proteggere bene il capillizio in presenza di calvizie anche iniziale
- sfruttare l'abbigliamento protettivo leggero per una protezione molto efficace
- utilizzare creme protettive solari con elevato fattore di protezione
- avere cura di proteggere bene le "terrazze della pelle" con un fattore protettivo più alto del resto della pelle
- ripetere l'applicazione delle creme solari (soprattutto in caso di sudorazione e bagni in acqua)
- considerare che alcune superfici riflettono i raggio solari aumentandone gli effetti dannosi (acqua, neve, sabbia)
- alcuni farmaci possono aumentare la sensibilità della pelle nei confronti dei raggi solari
- evitare l'uso di deodoranti o profumi sulla pelle durante l'esposizione solare
Nonostante il trattamento efficace delle cheratosi attiniche, altre lesioni possono ripresentarsi, pertanto si raccomandano regolari controlli dermatologici.